Bloqueo del nervio ciático en la fosa poplítea:
Abordaje lateral
E. Ortigosa - Hospital Universitario de Getafe.
1. INTRODUCCIÓN
El bloqueo del nervio ciático a nivel del hueco poplíteo (por vía lateral y posterior) es una técnica sencilla, de fácil realización y excelentes resultados que en los últimos años ha desplazado a los bloqueos centrales como técnica anestésica de elección en los procedimientos quirúrgicos realizados por debajo de la rodilla.
Si se compara con el bloqueo distal de cada uno de los nervios a nivel del pie, presenta la ventaja de anestesiar el pié con una punción única, frente a las múltiples y dolorosas punciones de estos últimos.
Por los mínimos riesgos que supone para el paciente está especialmente indicada en enfermos de cirugía mayor ambulatoria donde además puede proporcionar una óptima analgesia postoperatoria.
El abordaje lateral presenta además la ventaja sobre el abordaje posterior de que el bloqueo se realiza en decúbito supino lo cual es de gran utilidad en pacientes obesos, ancianos, traumatizados…y todos aquellos para los cuales resulte una gran dificultad o no puedan asumir la posición de decúbito prono.
2. RECUERDO HISTÓRICO
El bloqueo del nervio ciático a nivel del hueco poplíteo fue descrito por Labat por primera vez en 1923 sin embargo la carencia de medios técnicos para la localización de nervios periféricos hacia que esta fuera considerada una técnica de gran dificultad por lo que cayó prácticamente en desuso. La aparición de dispositivos como la neuroestimulación1 y la ultrasonografía ha hecho que pase a ser una técnica sencilla de fácil realización incluso por anestesiólogos poco experimentados.
3. ANATOMÍA
ORIGEN
Única rama terminal del plexo sacro, el ciático es el nervio más largo y voluminoso del organismo2.
Nace de la cuarta y quinta raíces lumbares (por medio del tronco lumbosacro), de la primera raíz sacra y de una parte de la segunda y tercera sacra: L4-L5-S1-S2-S3.
La unión de estas raíces en un único tronco tiene lugar en el borde superior de la escotadura ciática mayor, en el borde inferior del músculo piramidal y por detrás del borde posterior del obturador interno por debajo de la espina ciática.
TRAYECTO
Inmediatamente después de su origen el nervio ciático sale de la pelvis por la parte inferior de escotadura ciática mayor por donde penetra en la nalga. A este nivel es aplanado y con una anchura aproximada de entre 1-1,5cm.
Desciende primero por la región glútea por un profundo canal que le forman el isquion por dentro y el trocánter mayor por fuera, detrás de los músculos pelvitrocantéreos y el cuadrado crural. A su salida de este canal penetra debajo de la porción larga del bíceps femoral y desciende por la región posterior del muslo hasta el hueco poplíteo donde se divide en dos ramas terminales: el nervio peroneo o ciático poplíteo externo y el nervio tibial o ciático poplíteo interno.
RELACIONES
Durante este largo trayecto el nervio ciático tienen importantes relaciones.
En su origen: el nervio ciático mayor está en relación con el borde inferior del músculo piramidal. Por detrás, a lo largo de su borde interno pasa el nervio ciático menor y medialmente discurren la arteria isquiática, los vasos y nervios pudendos externos y el nervio del obturador interno.
En la región glútea: el nervio discurre por el canal comprendido entre el isquion y el trocánter mayor. Este trayecto lo hace junto con la rama descendente de la arteria isquiática y el nervio ciático menor los cuales por detrás de él siguen un trayecto sensiblemente paralelo. A este nivel está cubierto por el músculo glúteo mayor y descansa sucesivamente sobre los músculos gémino superior, tendón del obturador interno, gémino inferior y cuadrado crural[3].
En el muslo: Discurre entre los músculos bíceps femoral (que se sitúa por fuera) y los músculos semimembranoso y semitendinoso (que se sitúan internamente). A este nivel está acompañado por la arteria del ciático mayor rama de la arteria isquiática.
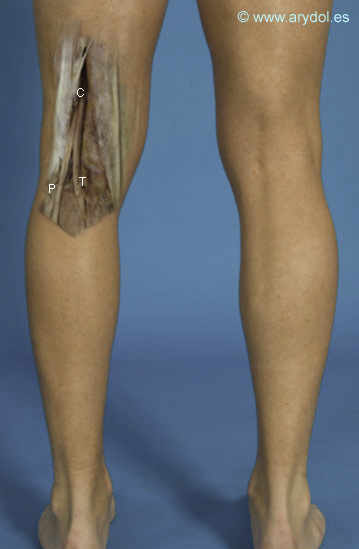
En el hueco poplíteo
El hueco poplíteo es un espacio que tiene forma romboidal[4-5] y cuenta con los siguientes límites:
- Por arriba y externamente el músculo bíceps femoral.
- Por arriba y medialmente los músculos semimembranoso y semitendinoso.
- Por debajo los músculos gastrocnemios interno y externo
- Por delante la articulación de la rodilla.
- Por detrás cubriéndolo la fascia poplítea, que proviene de la fascia lata.
En el interior de la fosa o hueco poplíte discurren: el nervio ciático mayor y los vasos poplíteos que se sitúan en una posición anterior y medial respecto al nervio. Aproximadamente en el vértice superior del rombo el nervio ciático se hace superficial y se divide en sus dos ramas principales: el nervio tibial o ciático poplíteo interno y el nervio peroneo o ciático popliteo externo.
C Nervio ciático mayor
T Nervio tibial
P Nervio peroneo
Imagen de cadáver. Ampliación de la imagen anterior la piel ha sido retirada
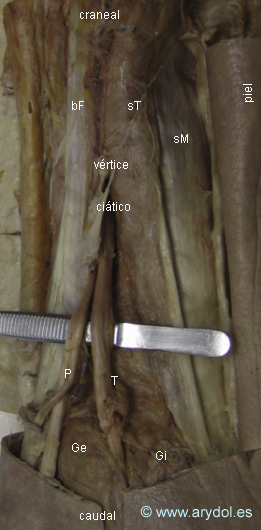
T Nervio tibial
P Nervio peroneo
bF Músculo bíceps femoral
sT Músculo semitendinoso
sM Músculo semimembranoso
Gi Músculo gemelo interno
Ge Músculo gemelo externo
El nervio tibial: más grueso, es, prácticamente, continuación del nervio ciático mayor y cruza longitudinalmente el eje mayor del rombo poplíteo.
El nervio peroneo común: desciende por la cara medial del músculo bíceps femoral hacia la cabeza del peroné.
Es importante tener presente que ambos nervios se sitúan ligeramente externos al ápex poplíteo.
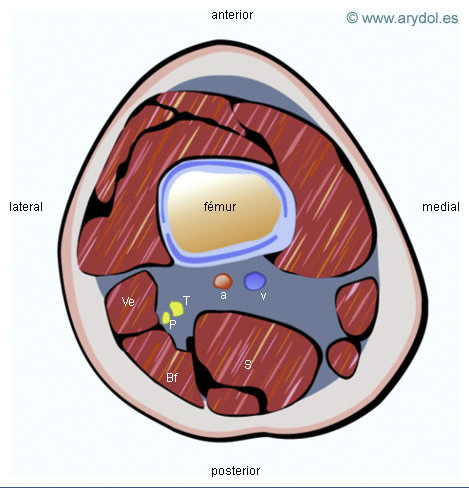
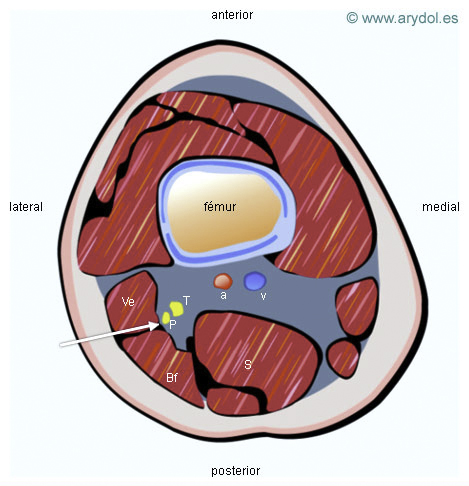
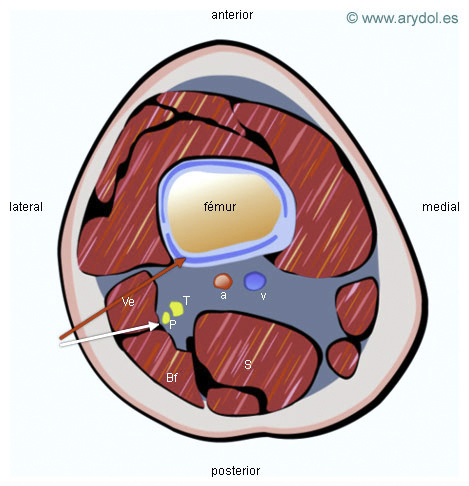
Corte Transversal del Muslo en la Región Poplítea
T Nervio tibial
P Nervio peroneo
a Arteria poplítea
v Vena poplítea
S Músculo semimembranoso
Bf Músculo bíceps femoral
Ve Músculo vasto externo
¿Siempre se divide el nervio ciático en el vértice superior del hueco poplíteo?
En la mayor parte de los casos los dos componentes del nervio ciático mayor están todavía unidos cuando llegan aquí en un tronco común. Sin embargo en un número de casos esta bifurcación puede realizarse en un punto más alto, en la región posterior del muslo, en la región glútea, en la pelvis e incluso en el origen mismo del nervio[3].
Vloka et al[6] han realizado un estudio en el que tratan de poner de manifiesto que la división del nervio ciático se produce a una distancia variable del pliegue poplíteo (60.5 ± 27 mm). Floch et al[7] publicaron que el nervio ciático se divide en el 27% de los casos a 20 cm del trocánter mayor y en el 90% de los casos a 30 cm.
4. INDICACIONES
La anestesia exclusiva del nervio ciático permite procedimientos quirúrgicos a nivel del pié, tendón de Aquiles y parte posterior y externa de la pierna por debajo de la rodilla.
Acompañado de un bloqueo del nervio femoral o de su rama terminal el nervio safeno (recordar que la cara interna de la pierna y el maléolo interno dependen de la inervación del plexo lumbar) permite realizar cirugías de toda la pierna, tobillo y pié.
El manguito de isquemia debe ser colocado siempre debajo de la rodilla preferiblemente supramaleolar. Se ha comprobado que el uso de torniquete neumático en el tercio medio de la pierna incomoda mas al paciente que si este se emplea en el tercio distal de la misma8 no debiéndose colocar en el tercio superior para evitar la compresión del nervio peroneo o ciático poplíteo externo con la cabeza del peroné.
5. CONTRAINDICACIONES
- Alteraciones graves de la coagulación
- Alergia a anestésicos locales
- Infección cercana a la zona de punción.
- Rechazo de la técnica por parte del paciente.
- Enfermedades neurológicas o musculares por las posibles repercusiones jurídico-legales
6. MONITORIZACIÓN Y SEDACIÓN
La realización de la técnica se llevará a cabo bajo monitorización estándar: electrocardiograma, pulsioximetría y tensión arterial no invasiva.
Se cogerá vía periférica y se colocaran gafas de oxígeno.
Este abordaje se asocia con un disconfort moderado para el paciente ya que la aguja en su camino hacia el nervio atraviesa el músculo bíceps femoral, debemos pues proporcionar una sedación y analgesia adecuadas. Una buena opción puede ser la administración de una benzodiacepina (midazolam 0,03mg/kg) y un opiáceo (fentanilo 50µg). Mantenemos la capacidad de colaboración del paciente pero prevenimos el movimiento por parte del enfermo durante la realización del bloqueo asegurando su confort.
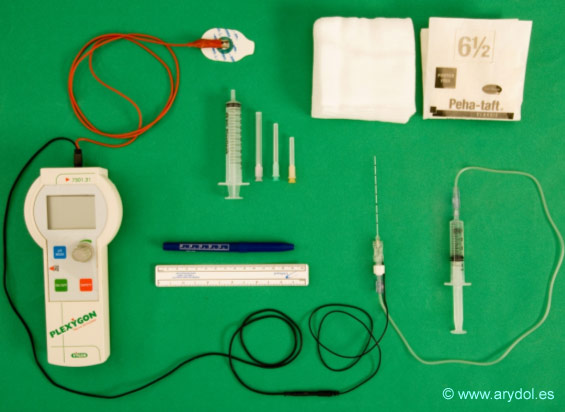
7. MATERIAL
El material que se debe preparar es el habitual para cualquier bloqueo:
- Aguja aislada punta roma para neuroestimulación de 85-120 mm (según la complexión del paciente)
- Estimulador de nervio periférico y electrodo de superficie.
- Agujas de infiltración local, gasas, guantes estériles.
- Lápiz y regla para dibujar las referencias de superficie.
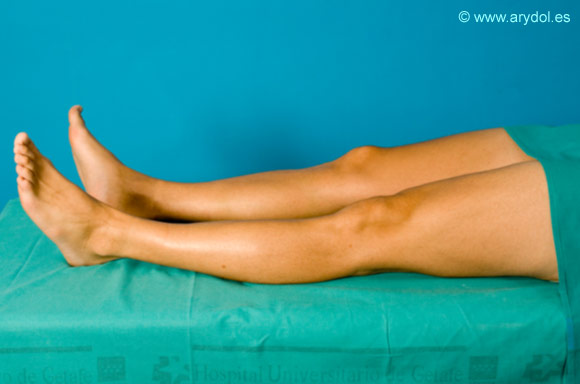
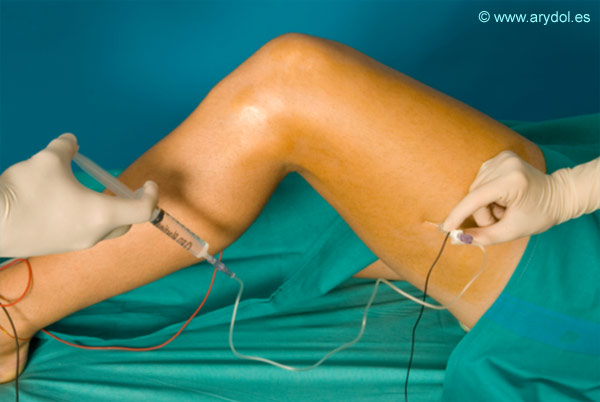
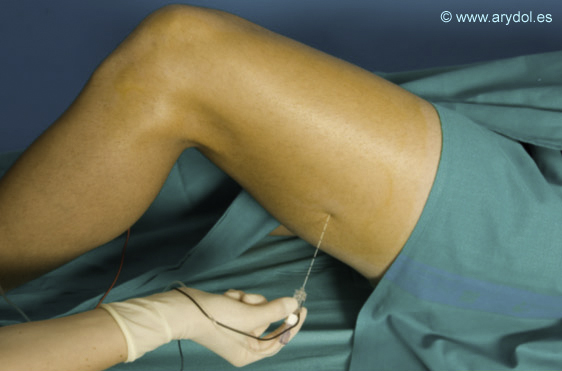
8. POSICIÓN
El paciente puede adoptar dos posiciones:
- Decúbito supino con la pierna extendida.
Decúbito supino, con la extremidad a bloquear ligeramente flexionada. Se puede colocar un pequeño rodillo por debajo del pié de forma que permita el libre movimiento de este y permitiendo la visualización de las respuesta al neuroestimulador[9].
9. REFERENCIAS ANATÓMICAS
- Músculo vasto externo.
- Musculo bíceps femoral y su tendón largo.
- Epicóndilo femoral
- Depresión que se forma entre los músculo vasto externo y bíceps femoral
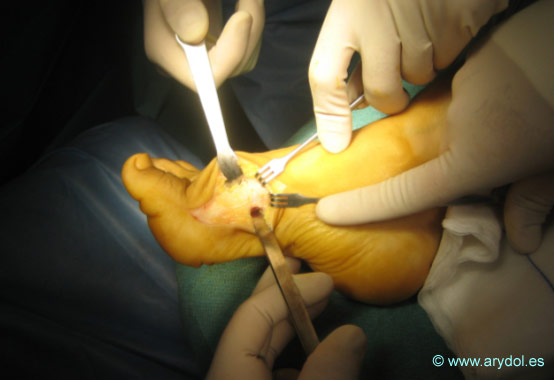
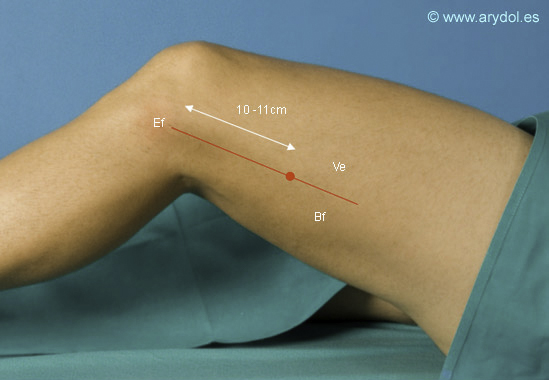
- Punto de punción: los autores prefieren realizar la punción en el surco entre el vasto externo y el bíceps femoral a unos 8-11 cm. por encima del epicóndilo femoral. Este punto coincidiría aproximadamente con el vértice de la fosa poplítea.
Ve Músculo vasto externo
Bf Músculo bíceps femoral
Ef Epicóndilo femoral
El punto rojo indica el punto de punción
El propósito de este abordaje tan proximal es abordar las dos ramas del nervio ciático cuando están juntas antes de su separación.
La identificación del pliegue entre los músculos no siempre es factible, sobre todo en pacientes con extremidades voluminosas. Pedirle al paciente que contraiga la masa muscular puede sernos de utilidad para identificar los componentes musculares (sobre todo el tendón largo del bíceps) y localizar el punto de punción. 10.
10. LOCALIZACIÓN
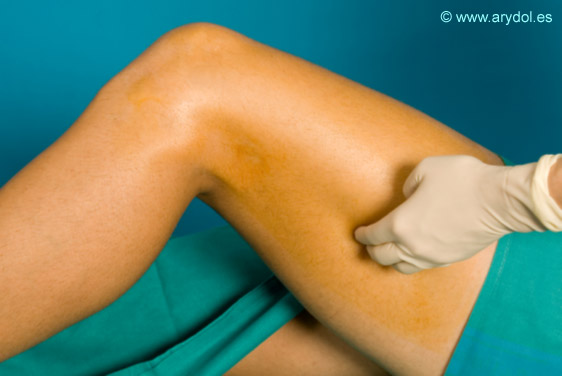
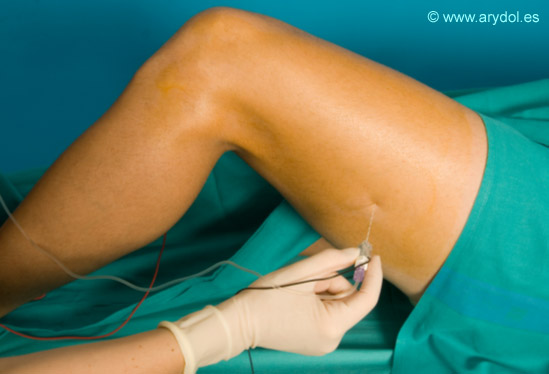
Tras colocar el electrodo de superficie y desinfectar bien la zona localizamos el epicóndilo femoral, el tendón largo del bíceps femoral e inmediatamente después el surco entre los músculos vasto externo y bíceps femoral.
Los autores preferimos realizar el bloqueo con la pierna flexionada ya que los músculos adquieren cierta tensión y nos resulta más fácil identificar las referencias.
Una vez localizado el punto de punción a unos 8-11 cm del epicóndilo femoral (según la complexión del paciente) procederemos a infiltrar bien la zona con anestesia local ya que durante el bloqueo es posible que tengamos que cambiar la dirección inicial de nuestra aguja.
Introducimos nuestra aguja perpendicular a la piel. Los parámetros de nuestro estimulador en esta fase deben ser : Intensidad: 1.5 mA, Frecuencia: 2Hz, Tiempo: 100µ.s
Corte Transversal del Muslo en la Región Poplítea
T Nervio tibial
P Nervio peroneo
a Arteria poplítea
v Vena poplítea
S Músculo semimembranoso
Bf Músculo bíceps femoral
Ve Músculo vasto externo
La flecha indica la dirección de la aguja
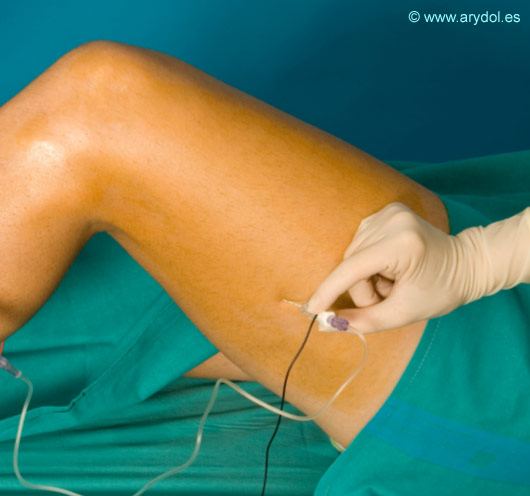
Avanzamos la aguja lentamente buscando las respuestas del nervio ciático (componente tibial, peroneo, o una respuesta mixta) lo que suele suceder a unos 5-8 cm de profundidad, aunque el nervio puede estar más profundo dependiendo de la constitución física del paciente.
Si no obtenemos respuesta del nervio, generalmente lo que ocurre es que estamos en un plano un poco anterior. Debemos extraer nuestra aguja y redirigirla posteriormente entre 10-30º.
En la mayoría de los casos con esta acción será suficiente para encontrar al nervio, pero si aún no encontramos ninguna respuesta, podemos pensar en que no hemos localizado bien el punto de punción y que estemos un poco posteriores. Debemos extraer nuestra aguja y volverla a reintroducir en un plano más anterior uno 10-30º.
Recordar que si nos dirigimos muy profundos y anteriores cabe la posibilidad de chocar con el fémur[9,10]
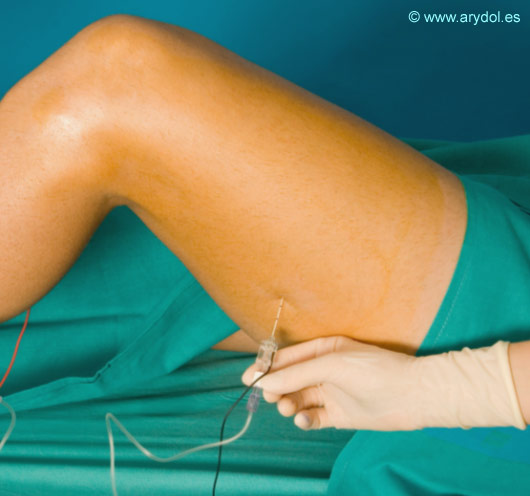
Una vez localizada una respuesta adecuada debemos detener nuestro avance y reducir la intensidad de estimulación hasta 0.3-0.5 mA. Si en ese momento todavía obtenemos respuesta debemos proceder a la inyección del anestésico local.
Aunque los vasos poplíteos a este nivel se encuentran separados del nervio en una posición mucho más medial y profunda y una punción vascular accidental supondría una posibilidad a muy remota como precaución debemos inyectar siempre lentamente y haciendo aspiraciones periódicas.
En pacientes muy ancianos, diabéticos de larga evolución, sepsis, enfermos con patología vascular periférica avanzada o neuropatías periféricas podemos no alcanzar respuestas adecuadas a intensidades de 0,3 mA, debiendo considerar como válidas respuestas obtenidas con una mayor intensidad.
Una vez localizada una respuesta adecuada debemos detener nuestro avance y reducir la intensidad de estimulación hasta 0.3-0.5 mA. Si en ese momento todavía obtenemos respuesta debemos proceder a la inyección del anestésico local.
RESPUESTAS
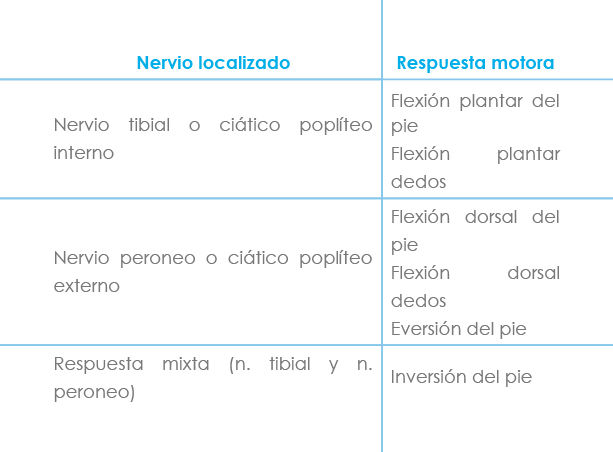
Es imprescindible para realizar este bloqueo con éxito conocer las respuestas que produce la neuroestimulación.
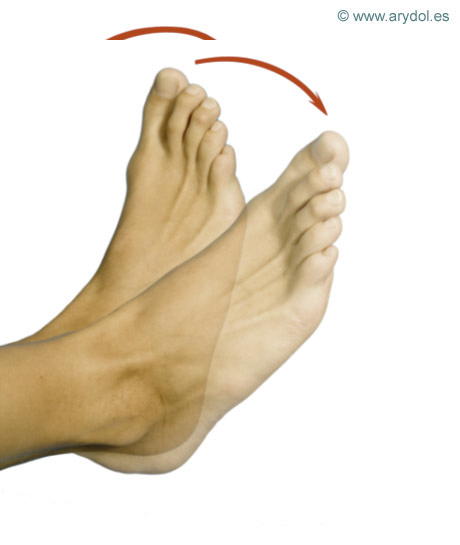
Flexión dorsal del pié y dedos. Nervio peroneo o ciático poplíteo externo.
Eversión del pié. Nervio peroneo o ciático poplíteo externo.
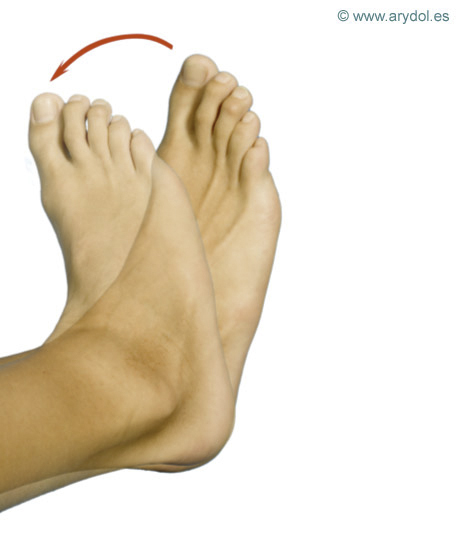
Flexión plantar del pié y dedos. Nervio tibial o ciático poplíteo interno.
Inversión del pié. Acción de ambos nervios tibial y peroneo.
A nivel del vértice del hueco poplíteo los componentes tibial y peroneo del nervio ciático pueden estar separados, unidos o envueltos por una vaina común de epineuro. La evaluación de la respuesta motora durante la estimulación eléctrica, no solo asegura la proximidad de la aguja al nervio, sino también identifica la posición de la punta de la aguja con respecto a los componentes de este.
¿Hay alguna respuesta que podría pronosticar o asociarse un mayor porcentaje de éxito de la técnica?
Benzon[11] y col. observaron que la inversión del pié debida a la acción de del músculo tibial posterior inervado por el nervio del mismo nombre y el músculo tibial anterior inervado por el nervio peroneo común es la respuesta que mejor predice un bloqueo completo.
Si la respuesta corresponde únicamente a una de las dos ramas del nervio ciático, la posibilidad de bloquear ambas disminuye[12].
En el abordaje lateral en un 65% de los caso la primera respuesta que encontramos es la del nervio peroneo común ya que es componente del nervio ciático que se halla en una posición más lateral y superficial[13]. Sin embargo se ha demostrad que es la flexión plantar , respuesta del nervio tibial , la que mejor predice un bloqueo sensitivo y motor apropiado[14].
Para mejorar el éxito del bloqueo se ha propuesto la posibilidad de de realizar una punción doble identificando y anestesiando cada una de las ramas que componen el nervio[14,15]. La estimulación múltiple probablemente de cómo resultado una mayor eficacia del bloqueo pero se asocia con un mayor disconfort para el paciente[16] y con la posibilidad teórica de un mayor riesgo de inyección intraneural. Revisada la literatura sin embargo no hay evidencia de un riesgo aumentado de neuropatía después de bloqueos múltiples oscilando la incidencia general de lesión neurológica entre 0,5/10000-4,8/10000[17].
11. RECOMENDACIONES DE LOS AUTORES
- El reconocimiento del pliegue entre los músculos vasto externo y bíceps femoral no siempre es fácil, sobre todo en pacientes obesos. La identificación de los componentes musculares se facilita si se pide al paciente que contraiga la masa muscular. Si a pesar de esta maniobra no conseguimos reconocer el surco entre ambos músculos, una buena opción sería introducir nuestra aguja por debajo del tendón del bíceps, que siempre es la referencia más sencilla de reconocer. En este caso el punto de punción se situaría subtendinoso y la aguja se dirigiría aproximadamente 60º en dirección anterior.
Inserción subtendinosa por de debajo del tendón del bíceps femoral.
- Aunque por vía lateral el nervio ciático puede ser bloqueado a niveles más bajos, los autores recomiendan hacerlo siempre a nivel del vértice superior del hueco poplíteo ya que, a partir de aquí, los dos componentes del nervio (tibial y peroneo) se separan y nos veríamos obligados a realizar una estimulación múltiple para lograr una anestesia eficaz.
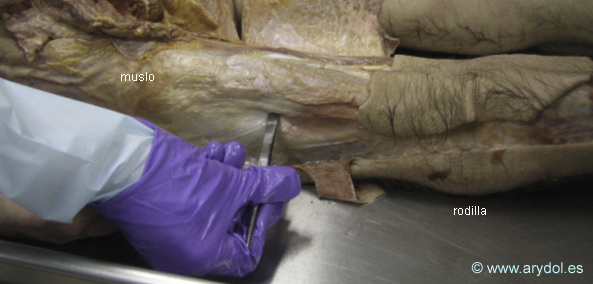
Nivel de punción en el abordaje lateral. El cadáver está en posición de decúbito prono.
Fotografía de la fosa poplítea en decúbito prono. La pinza indica el punto de punción.
- Aunque con la pierna flexionada los músculos se desplazan por gravedad inferiormente y la distancia entre el trayecto de nuestra aguja y el fémur es mayor, existe la posibilidad de chocar con este. Si esto ocurre, debemos pensar que estamos muy profundos anteriores y cambiar nuestra dirección hacia un plano más posterior en un ángulo de 30º hasta encontrar la respuesta del nervio[9 ,1O].
Corte Transversal del Muslo en la Región Poplítea
T Nervio tibial
P Nervio peroneo
a Arteria poplítea
v Vena poplítea
S Músculo semimembranoso
Bf Músculo bíceps femoral
Ve Músculo vasto externo
La flecha roja tiene una posición muy profunda y anterior, la blanca indica la posición correcta de la aguja
- En ocasiones al redirigir la aguja podemos pasar a través del nervio bíceps femoral por lo que observaremos las respuestas locales de este músculo. Tenemos que seguir avanzado, porque estamos todavía superficiales. El cese de las contracciones muestra que hemos entrado en la fosa poplítea y que el nervio está cerca.
- La aparición de contracciones locales de músculo vasto externo indica que estamos en una posición muy anterior y que debemos volver a reintroducir la aguja en un plano más posterior.
- La punción de alguno de los vasos tanto la artería como la vena poplítea, se traduce en una posición muy anterior y profunda de la aguja, debemos volver a identificar de nuevo las referencias de superficie ya que el nervio se encuentra en un plano más superficial y posterior
- Las respuestas aisladas a nivel de la pantorrilla no deben ser aceptadas ya que pueden ser el resultado de ramas del nervio ciático que ya se han separado y están fuera de la vaina[15].
- Recordar que algunos pacientes presentan pequeñas ramificaciones del nervio safeno en la región anterointerna del pié, que es inervada por el nervio tibial, por lo que se hace necesaria la anestesia de este nervio por debajo de la rodilla a nivel de la tuberosidad tibial[15] o en el tobillo.
12. ANESTÉSICOS LOCALES
La elección del anestésico local dependerá: del tipo de cirugía, de la duración de esta y de la posibilidad de proporcionar analgesia postoperatoria.
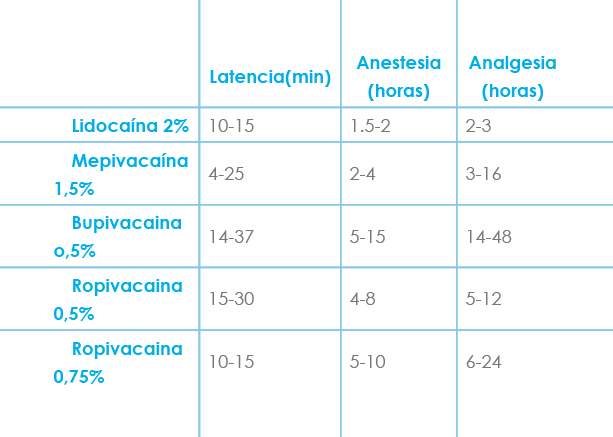
En la práctica clínica los anestésicos locales utilizados para bloquear el nervio ciático producen anestesia más prolongada que cuando se administran en otros territorios y suelen proporcionar analgesia postoperatoria muy prolongada. La duración de esta es de 6 h (rango 3-16) si se emplea mepivacaína[5] y de 28 h (rango 14-48) si se emplea bupivacaína.
Los autores solemos utilizar aquellos de duración más corta, pero si prevemos un dolor postoperatorio intenso y dilatado en el tiempo la elección sería utilizar aquellos de acción más larga.
El tiempo de latencia suele oscilar entre 12 min. ( rango 2-25) cuando se emplea la mepivacaína y de 25 min.(rango 14-37) cuando utilizamos la bupivacaína.
En inyección única consideramos suficiente administrar un volumen de 30 ml aunque hay autores que utilizan volúmenes mayores hasta 40 ml[16].
13. COMPLICACIONES
Aunque estas pueden ser posibles, apenas existen complicaciones documentadas en la literatura médica.
Inyección vascular: los vasos poplíteos a este nivel se encuentran separados del nervio en una posición más y anterior profunda por lo que una punción vascular accidental supondría una posibilidad muy remota, sin embargo y como precaución debemos evitar las punciones muy anteriores y profundas. La aspiración previa (a inyectar el anestésico local) y periódica descartará en gran medida el riesgo de esta complicación.
Toxicidad sistémica: complicación muy rara ya que la absorción es muy lenta, como consecuencia de la baja vascularización del tejido adiposo en la fosa poplítea
Lesión nerviosa. Aunque el déficit neurológico significativo es excepcional puede existir.
Para evitar las lesiones debemos seguir escrupulosamente una serie de recomendaciones:
- Evitar colocar manguitos de isquemia por encima del sitio de punción del nervio así como añadir adrenalina al anestésico local que vayamos a utilizar.
- NUNCA debemos inyectar anestésico local si el paciente nota un dolor anormal y lancinante que indicaría inyección intraneural.
- Jamás se debe proceder a infundir el anestésico si notamos una presión anormalmente alta ya que nuestra aguja podría estar en el interior del nervio.
- No debemos tratar de obtener respuestas con intensidades muy bajas por debajo de 0.3 mA. Si nuestro estimulador marca 0.2 mA debemos retirarnos. La intensidad de 0,3 mA debe ser el límite inferior por debajo del cual no podemos bajar.
Hematoma: Si el paciente nota un dolor importante al avanzar nuestra aguja puede ser que estemos atravesando los músculos semimembranoso, semitendinoso o bíceps femoral.
Infección: lo mejor par a evitar esta complicación es realizar una técnica estéril.
14. BIBLIOGRAFÍA
- Singelyn FJ, Gouverneur JM, Gribomont BJ. Popliteal sciatic nerve block aided by a nerve stimulator: a reliable technique for foot and ankle surgery. Reg Anesth 1991; 16(5): 278-81.
- Testut L, Latarget A. Tratado de anatomía humana. Tomo III 336-8 Salvat; 1981.
- Rouvier H, Delmas A. Anatomía humana descriptiva topográfica y funcional. Masson; 2005.
- Martínez Navas A. Bloqueo ciático poplíteo, abordaje posterior y lateral.
IV curso de bloqueos nerviosos periféricos de la extremidad inferior.2007. www.imedar.com - Monzó A, Fitó F, Riudebas F. Bloqueo del nervio ciático en la fosa poplíea. En Aliaga L: Anestesia regional hoy. Publicaciones Permanyer; Barcelona: 2006. pp 447-64
- Vloka JD, Hadzic A, April E, Thys D. The division of the sciatic nerve in the popliteal fossa: anatomical implications for popliteal nerve blockade. Anesth Analg 2001; 92(1):215-7.
- Floch H, Naux E, Pham-Dang C, Dupas B, Pinaud M. Computed tomography scanning of the sciatic nerve posterior to the femur: practical implications for the lateral midfemoral block. Reg Anesth Pain Med 2003; 28(5): 445-9.
- Finsen V, Kassseth A. Tourniquets in forefoot surgery less pain when placed at the ankle. Acta Orthop Scand 1998; supl 285: 5
- Benzon HT, Kim C, Benzon HP, Silverstein ME. Correlation between evoked motor response of the sciatic nerve and sensory blockade. Anesthesiology 1997; 87(3): 548:52.
- Hadzic A, Vloka JD. A comparison of the posterior versus lateral approaches to the block of the sciatic nerve in the popliteal fossa. Anesthesiology 1998; 88: 1480-1486.
- Zetlaoui P,Bouaziz H. Lateral approach to the sciatic nerve in the popliteal fossa .Anesth Analg 1998; 87:79-82.
- Taboada M, Rodriguez J, Alvarez J, Cortés J, Atnassff PG. Bloqueos nerviosos periféricos para anestesia quirúrgica y analgesia postoperatoria de la extremidad inferior. Rev Esp Anest Reanim 2003; 50(3):510-20.
- Bailey SL, Parkinson SK, Little WL. Sciatic nerve block: a comparison of single versus double injection technique. Reg Anesth 1985; 10(1): 49-58.
- Fanelli G, Cassati A, Garancini P, Torri G. Nerve stimulator and multiple injection technique for upper and lower limb blockade: failure rate patient acceptance and neurologic complications. Anesth Analg 1999; 88(4): 847-52.
- Auroy Y, Narchi P, Messia A, Litt L, Rouvien B, Sami K. Serious complications related to regional anesthesia: results of a prospective survey in France. Anestesiology 1997; 87(3): 479-86..
- Hadzic A, Vloka JD. Popliteal block: intertendinous approach. www.nysora.com