Autores: María A. Pérez Herrero1, Esperanza Ortigosa Solórzano2 .
1.LE Anestesiología y Reanimación. Hospital Clínico Universitario de Valladolid
2.LE Anestesiología y Reanimación. Hospital Universitario de Getafe, Madrid.
Imágenes cedidas por Jesús Álvarez-Fernández Director del Máster Online de Ecografía Cínica en Emergencias y Cuidados Críticos de la Universidad CEU Cardenal
ULTRASONOGRAFÍA EN LA EVALUACIÓN DE LA VÍA AEREA
El ultrasonido es una herramienta portátil, de fácil manejo, no invasiva, con altas tasas de sensibilidad, que no presenta las contraindicaciones de la radiación ionizante.
La utilización de ultrasonidos a la cabecera del paciente ha ido incrementándose para el diagnóstico, guía terapéutica y la realización de técnicas invasivas. En este contexto, la medicina perioperatoria se ha beneficiado del POCUS (Point of Care UltraSound), o lo que es lo mismo, la ecografía portátil en las distintas situaciones del paciente, desde la ambulancia hasta su cama de hospitalización, salas de urgencias,….
En la última década se han descrito aplicaciones perioperatorias para el estudio cardiaco, de la vía aérea superior e inferior y de la cámara gástrica. En este tema vamos a intentar resumir las aplicaciones de la ultrasonografía descritas en la actualidad. Hay que tener en cuenta que la mayor preparación de anestesiólogos en este campo, junto a la mayor definición de los aparatos de ecografía, ampliarán las indicaciones en un futuro.
EVALUACIÓN DE LA VÍA AÉREA
La ecografía ha demostrado proveer información anatómica detallada que muchas veces no se observa en el examen clínico de la vía aérea. Entre sus ventajas destaca su disponibilidad, la posibilidad de proporcionar imágenes en tiempo real con altas tasas de sensibilidad, y el hecho de ser un método no invasivo (frente a la fibroscopia) y sin las contraindicaciones de la radiación ionizante.
METODOLOGÍA
Se utiliza una sonda ecográfica de alta frecuencia (7-12 MHz), generalmente lineal (salvo en pacientes obesos o estudios suprahioideos, donde elegiremos una sonda cónvex). El estudio de la vía aérea superior se debe realizar de forma sistemática: en primer lugar, realizamos un barrido de craneal a caudal con la sonda en eje transversal, para seguidamente colocar el transductor en el eje longitudinal (línea media y parasagital).
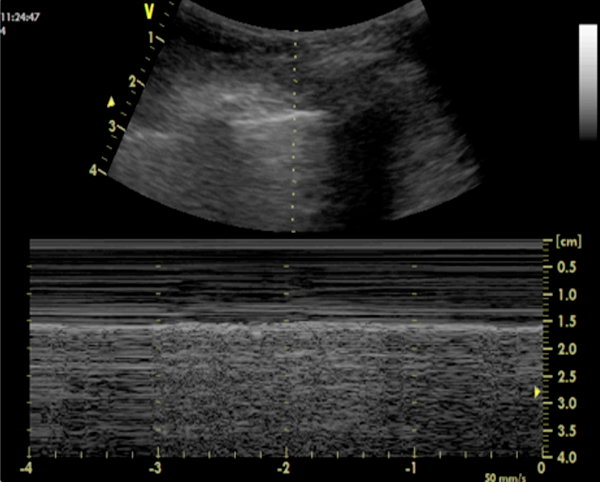
Para estudiar la vía aérea inferior, se debe comenzar por el estudio colocando la sonda en la línea medioclavicular, a nivel de los espacios 2º y 4º espacio intercostal, con la sonda en eje longitudinal. En el pulmón sano se objetiva el llamado “línea de deslizamiento pulmonar”, que no es más que la visualización de la pleura (línea hiperecoica bajo las costillas) movilizándose con la respiración. En modo M (Motion time) se objetiva el denominado signo en orilla de mar, donde la pleura (línea hiperecoica señalada por la flecha) limita unas líneas paralelas superiores que corresponden a la pared torácica y el patrón de arena de playa o imagen del parénquima pulmonar (Fig.1).
En caso de traumatismo torácico, se debe evaluar primero el pulmón, buscando la presencia de neumotórax, y después la vía aérea superior.
Fig. 1: signo de arena de playa (seashore) en pulmón sano. El movimiento pulmonar se observa claramente en el modo M), en el que se aprecia la diferencia entre el patrón que semeja ondas localizado por arriba de la línea pleural (continua, ondulante e hiperecoica) y un patrón granular (por debajo), que semejante a la arena, de ahí la terminología de signo de la playa
En cambio, en el pulmón patológico, bien por neumotórax, por la presencia de colección pleural, o por intubación bronquial selectiva contralateral, no se objetiva..
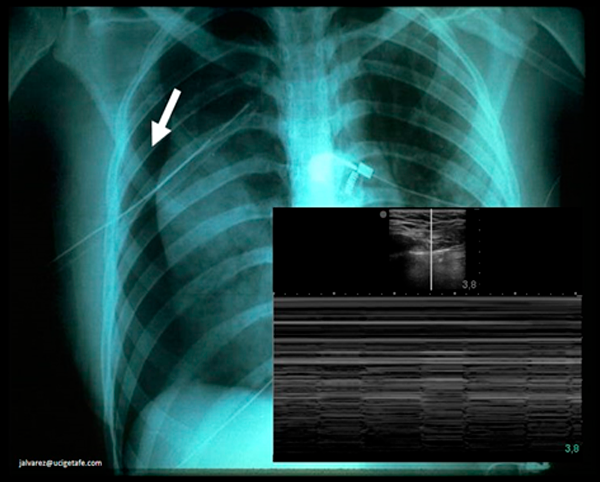
Neumotórax. El diagnóstico de neumotórax se confirma por la ausencia de signo de deslizamiento pulmonar, y en modo M :ausencia del signo de la arena de playa y signo de la estratosfera (en vez de patrón granulado, aparece un patrón de líneas paralelas) (Fig. 2)
Fig. 2: en la que se observa el signo dela estratosfera caracterizado por la pérdida del signo de la playa y su sustitución por líneas horizontales . Imagen cedida por cortesía del Dr. Jesús Álvarez Fernández
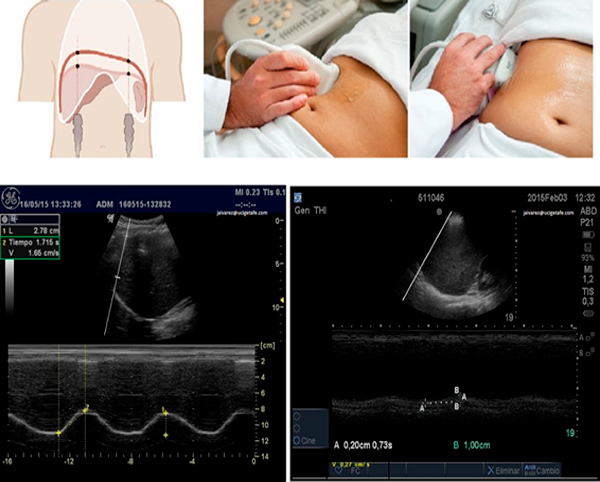
En la Exploración del paciente también es interesante la valoración del diafragma y su buen funcionamiento. (Fig 3 ) pudiendo obtenerse datos de la excursión diafragmática, espesor diafragmático, velocidad de contracción etc…
Figura 3: imágenes ecográficas del diafragma. Ventanas acústicas para realizar la exploración. El transductor se dirige cranealmente para que el haz del ultrasonido alcance perpendicularmente la parte posterior del diafragma. Imágenes cedida por cortesía del Dr. Jesús Álvarez Fernández
APLICACIONES DIAGNÓSTICAS Y TERAPÉUTICAS SOBRE LA VÍA AÉREA
Entre las aplicaciones clínicas de la ecografía, hasta ahora se han descrito las siguientes:
- Predicción de vía aérea difícil, especialmente en pacientes obesos y con apnea obstructiva del sueño, y evaluación de patologías que pueden influir en su manejo. Las situaciones de intubación difícil son frecuentes, y amenazan la vida del paciente, sobre todo en caso de vía aérea difícil no prevista con un simple examen clínico tales como anormalidades laríngeas, de la fonación o deglución. Entre sus aplicaciones destacan la visualización de las estructuras de la cavidad oral (al ser una exploración dinámica, permite objetivar parálisis de cuerdas vocales), epiglotis, cuerdas vocales y el espacio subglótico, pues puede diagnosticar estenosis traqueal o subglótica. También se ha utilizado como predictor pronóstico de estridor post extubación.
- Indicación del tubo endotraqueal del tamaño y diámetro idóneos, pues permite realizar medidas del diámetro del espacio subglótico.
- Guía para la realización de procesos invasivos sobre la vía aérea (confirmación de la posición de la sonda nasogástrica o del tubo endotraqueal, traqueotomía, extracción de cuerpos extraños,…). Dado que el esófago aparece lateral a la tráquea cuando situamos la sonda en eje transversal, podemos distinguir la intubación correcta (traqueal) de la esofágica.
- Detección de intubación fallida
- Predicción de éxito de extubación y guía del destete de la ventilación mecánica.
- Recientemente se ha demostrado su utilidad en la confirmación de la inserción correcta de mascarillas laríngeas.
Entre las aplicaciones enumeradas, la localización de la membrana cricotiroidea merece una mención especial, dado que se ha demostrado que la localización ecográfica supera en tiempo y efectividad a la palpación (maniobra habitual), permitiendo además confirmar la localización del tubo traqueal y las posibles complicaciones secundarias al procedimiento. Esta membrana presenta características ecogénicas (blanca) entre los cartílagos tiroides y cricoides, que aparecen hipoecogénicos (grises). Conviene localizar los vasos laríngeos para evitar complicaciones por sangrado. Para el procedimiento, se coloca la sonda en línea media y se punciona la membrana en dirección craneal a caudal.
En la exploración de la vía aérea es importante seguir un orden sistemático. Los autores suelen iniciarla con un escaneo colocando la sonda en eje transversal, de craneal a caudal (Fig 4) , en los distintos planos ecográficos (a modo de ejemplo se presentan las imágenes a continuación). Es importante recordar la necesidad de angular cranealmente el transductor desde la membrana cricotiroidea con objetivo de visualizar los cartílagos aritenoides, tal como se indica en la figura. Otros planos útiles son el longitudinal y el parasagital derecho e izqdo. Fig. 5.
Fig. 4: Colocación de la sonda para el escaneo en eje transversal, de craneal a caudal. Para visualizar los aritenoides es importante la angulación craneal de la sonda.
Figura 5. Imágenes normales del escaneo de la vía aérea superior. Cortes axiales en sentido céfalo caudal, con el transductor ecográfico situado a distintos niveles:
A. A nivel suprahioideo, en la base de la lengua.
B. A nivel del cartílago tiroides.
C. A nivel del cartílago cricoides.
D. A nivel traqueal.
E (epiglotis), CT (cartílago tiroides), CV (cuerdas vocales), CR (cartílago cricoides), T (primeros anillos traqueales) y GT (glándula tiroides).
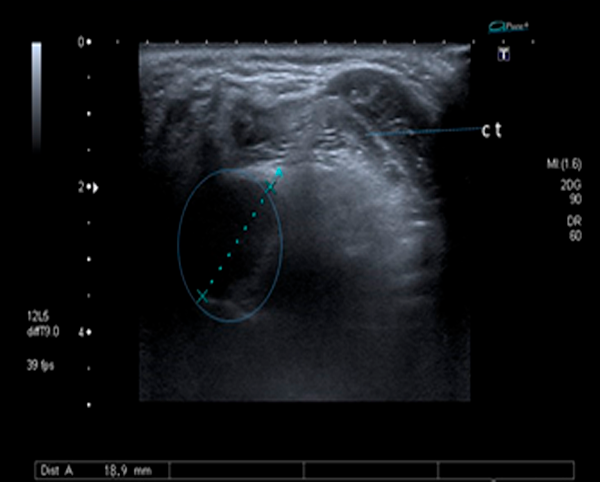
La ecografía nos permite diagnosticar algunas patologías que nos podrían dificultar la intubación, y no son objetivables con los exámenes clínicos como por ejemplo un quiste de valécula que puede dificultarnos la intubación. Fig .6.
Fig. 6: quiste de valécula. La sonda ecográfica se sitúa transversa a nivel de cartílago tiroides. Se observa una imagen hipoecoica en región paralaríngea izquierda de 18,8 mm de diámetro. CT. Cartílago tiroides.
INDICACIONES PERIOPERATORIAS
Se ha utilizado como prueba para corroborar el correcto posicionamiento del tubo orotraqueal, tanto convencional como de doble luz, mostrando una sensibilidad y especificidad mayor al 95%. Fig. 7,8 y 9.
Fig. 7:Tubo endotraqueal (TOT), que se objetiva como doble línea hiperecoica a nivel glótico. Sonda ecográfica en eje transversal.
También se ha utilizado como guía del bloqueo nervioso de la vía aérea superior y para la realización de traqueostomías o cricotiroidotomías. Gracias a sus características, creemos que la ultrasonografía puede ser una herramienta alternativa para guiar la intubación orotraqueal, especialmente en aquellos pacientes con predictores de vía aérea difícil o que tienen alteraciones anatómicas que dificultan la laringoscopia. La evidencia reciente ha apoyado su uso para confirmar la posición correcta del tubo (intubación traqueal frente a esofágica) cuando la capnografía no está disponible, tal como recomiendan las guías de resucitación de la AHA de 2015 y 2017.
Ultimamente se ha descrito su utilidad para confirmar la posición de mascarillas laríngeas, tal como describen en las últimas publicaciones sobre el tema Fig . 10.
Figura 10: imágenes ecográficas de la vía aérea tras la inserción de mascarilla en la vía aérea.
A . Eje transverso, suprahioideo. Se visualizan unas sombras acústicas (CUFF) simétricas que corresponden al manguito de la mascarilla.
B. Eje transverso infrahioideo.
C y D. Eje longitudinal parasagital. El esófago y la tráquea se visualizan en el mismo plano, generalmente el esófago a la izquierda.
Leyenda: E: Epiglotis, ME: Musculatura laríngea extrínseca, CT Cartílago tiroides, CV Cuerdas vocales, TG Glandula tiroides, ESO Esófago, YI Vena yugular interna, CA Arteria carótida.
BIBLIOGRAFÍA
- Practice guidelines for management of the difficult airway. An Update Report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology. 2013; 118: 251-70.
- Ellis S.J., Newland M.C., Simonson J.A., Peters K.R., Romberger D.J., Mercer D.W., et al: Anesthesia-related cardiac arrest. Anesthesiology. 2014; 120: pp. 829-838
- Workeneh SA, Gebregzi AH, Denu ZA. Magnitude and Predisposing Factors of Difficult Airway during Induction of General Anaesthesia. Anesthesiol Res Pract. 2017 ;2017:5836397. doi: 10.1155/2017/5836397. Epub 2017 Jul 11.
- Karakus O, Kaya C, Ustun FE, Koksal E, Ustun YB. Valor predictivo de los test preoperatorios para estimar la intubación difícil en pacientes sometidos a la laringoscopia directa para la cirugía de oído, nariz y garganta. Rev Bras Anestesiol. 2015 Mar-Apr;65(2):85-91. doi: 10.1016/j.bjan.2014.05.011.)
- Kaicheng Song MD, Jie Yi MD, Wei Liu MD, Shuang Huang MD, Yuguang Huang MD. Confirmation of laryngeal mask airway placement by ultrasound examination: a pilot study. Journal of Clinical Anaesthesia. 2016. 34, 638-646.
- Maté R, Ian R, Robert H, Dorrilyn R, Leonie W. Traditional landmark versus ultrasound guided tracheal puncture during percutaneous dilatational traqueostomy in adult intensive care patients: a randomized controlled trial. Critical Care 2014; 18: 514.
- Idris AH, Bierens JJLM, Perkins GD, Wenzel V, Nadkarni V et al. 2015 revised Utstein-style recommended guidelines for uniform reporting of data from drowning-related resuscitation: An ILCOR advisory statement. Resuscitation. 2017; 118: 147-158. doi: 10.1016/j.resuscitation.2017.05.028. Epub 2017 Jul 17. PMID: 28728893
- Al-Khatib SM, Stevenson WG, Ackerman MJ, Gillis AM, et al. 2017. AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Heart Rhythm. 2017 Oct 26. pii: S1547-5271(17)31249-3. doi: 10.1016/j.hrthm.2017.10.035. [Epub ahead of print).
- Torres-Gallardo B, Bergé R, Sala Blanch X y Prats-Galino A. Descripción anatómica de las ventanas laríngeas ecográficas. Rev Esp Anestesiol Reanim 2015; 62: 297-298.
- Pérez-Herrero MA, de la Varga O, Flores M, Sánchez-Ruano J, Otero M, Buisán F. Descriptive study of ultrasound images of the upper airway obtained after insertion of laryngeal mask. Rev Esp Anestesiol Reanim. 2018 Jun 30. pii: S0034-9356(18)30105-1. doi: 10.1016/j.redar.2018.05.004.
Enlaces recomendados de internet
http://www.csen.com/ultrair.pdf
http://paccmus.com/wp/ultrasound-clips/lung/lung-sliding/
www.airwayelearning.com/awel/videos/videos.asp